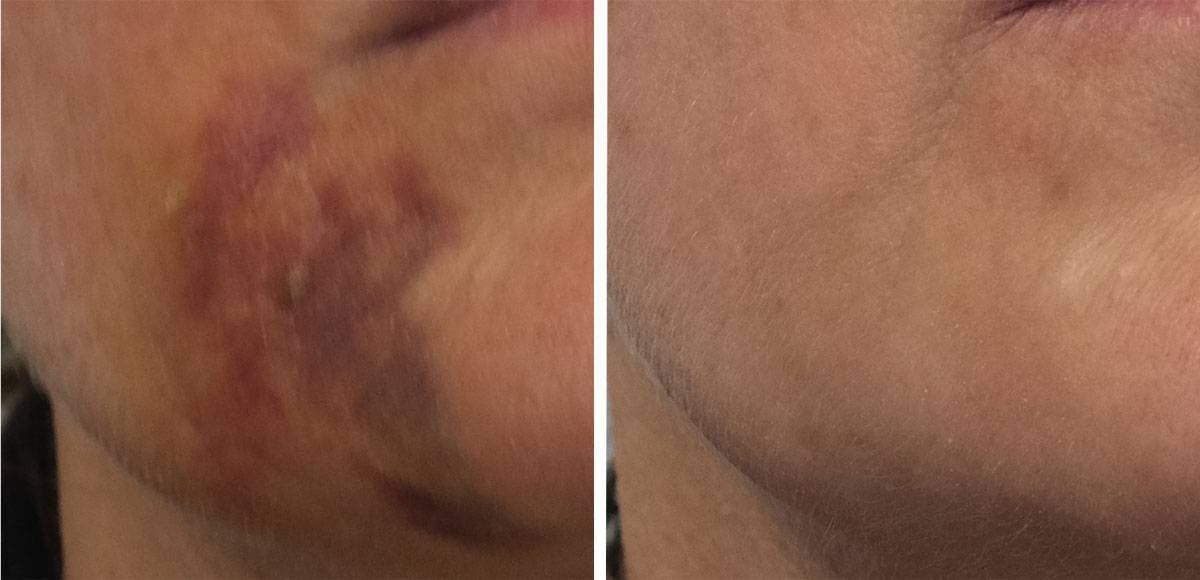
Tytuł brzmi jak clickbait, ale historia, którą opiszę, jest prawdziwa. Dotyczy powikłania, które mogło skończyć się dla pacjentki poważnymi konsekwencjami, a happy end zawdzięcza ona prawdopodobnie swojej reakcji.
Kwas hialuronowy w bruzdy marionetki
Kobiecie przeszkadzały tzw. marionetki, czyli bruzdy bródkowo-wargowe. Na konsultację poszła do gabinetu medycyny estetycznej. Lekarka zaproponowała wypełnienie bruzd kwasem hialuronowym.
Na marginesie dodam, że skuteczność kwasu hialuronowego w przypadku bruzd, szczególnie u tej pacjentki, jest wątpliwa. Efekt zbyt krótki, a sprawę utrudnia duża ruchomość tkanek w tej okolicy.
„Nie ma się czym martwić”
Pacjentka od razu po zabiegu czuła, że coś jest nie tak. Zrobiły się jej wielkie, piekące zaczerwienienia. Bardzo ją to zaniepokoiło, dlatego na drugi dzień poszła do lekarki, aby to skonsultować. Usłyszała jednak, że nie ma się czym martwić, że nic złego się nie dzieje, a to tylko siniaki.
Nie zmniejszyło to niepokoju pacjentki, ale wróciła do domu.
Kolejnego dnia ból był jeszcze większy, więc ponownie poszła do lekarki. I lekarka ponownie próbowała ją zbyć, mówiąc, że to siniaki i nie ma się czego obawiać.
Na szczęście pacjentka wcześniej zaczęła szukać informacji w internecie, które mogłyby jej pomóc zinterpretować niepokojące objawy, i przyszło jej do głowy, że to może być martwica. A że jest związana z branżą medyczną, wymusiła na lekarce, aby podała jej trochę hialuronidazy. Lekarka dla świętego spokoju to zrobiła. Tego samego wieczoru kobieta skontaktowała się z L’expertą, mówiąc, że boi się martwicy i prosi o szybki termin konsultacji. Zabieg miała we wtorek, u mnie była w piątek.
Zatkane naczynko i martwica
Kobieta wysłała do mnie zdjęcia telefonem. Nie były one jednoznaczne. Nawet zastanawiałem się przez moment, czy nie powiedzieć jej, żeby poczekała jeszcze z wizytą. Ale biorąc pod uwagę poziom jej zestresowania i możliwość przekłamań na zdjęciach, a także konieczność błyskawicznej reakcji w przypadku martwicy, umówiliśmy się na wizytę.
Gdy weszła do gabinetu, od razu wiedziałem, że ma zatkane naczynka i zmierza to do martwicy.
Pacjentka zrelacjonowała mi całą historię zabiegu i objawów. Powiedziała, że po podaniu hialuronidazy od razu odczuła odrobinę ulgi, mimo iż nie było to dużo hialuronidazy.
Wdrożyliśmy od razu intensywne leczenie, a więc jeszcze więcej hialuronidazy oraz leczenie doustne, aby udrożnić naczynia i wyciszyć stan zapalny. Proces trwał kilka tygodni. Pacjentka musiała przyjeżdżać do Warszawy na leczenie kilka razy.
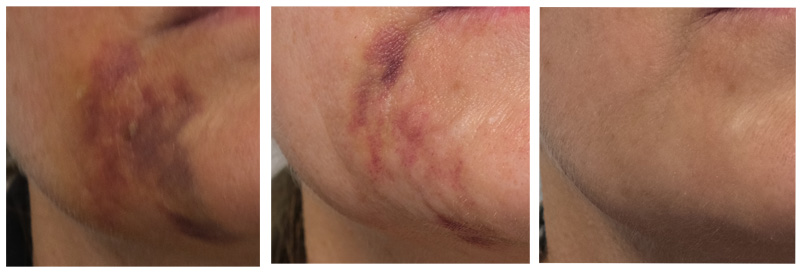
Od lewej: przed leczeniem, po tygodniu, po dwóch miesiącach / fot. L’experta
Im szybciej, tym lepiej
Generalnie w przypadku zagrożenia martwicą skóry obowiązuje zasada, że jeśli zadziała się szybko, da się ją opanować. U pacjentki moje leczenie zostało wdrożone po 2,5 doby, co jest już dosyć późnym czasem, wręcz granicznym. Ale istotne było to, że wcześniej – 2 doby po zabiegu – miała już, dzięki swojej interwencji u lekarki, podane trochę hialuronidazy. Prawdopodobnie więc dzięki swojej stanowczości zapobiegła rozwinięciu się martwicy.
Dla porównania: inna pacjentka, którą opisywałem na blogu, z martwicą na czole – przez 3 doby nie miała leczenia, do mnie trafiła w 4. dobie, czyli bardzo późno. W efekcie zrobiła się jej dziura na czole i potężna blizna.
Zobacz też:
Martwica czoła po kwasie hialuronowym
Jak się rozwija martwica skóry
W postępowaniu z takimi przypadkami są dwa istotne elementy, które pokazują, jak głęboko nastąpiła degradacja tkanki: czy zrobi się strup i pozostanie blizna oraz co będzie, gdy miejsce to się wygoi.
Ważna informacja: martwica skóry jest już ostatnim etapem obumierania tkanek. Wszystko zaczyna się od zatkania naczynka – i to nie małego, tylko większego – które unaczynia i skórę i mięśnie i tkankę podskórną. Jako pierwszy obumiera mięsień, bo jest najbardziej unaczyniony i potrzebuje najwięcej tlenu. Skóra jest w stanie dużo więcej wytrzymać przy niedotlenieniu. Dlatego na skórze przez dłuższy czas nie widać, że w środku coś się dzieje. Objawy stają się widoczne dopiero po 5–7 dniach.
Zobacz koniecznie:
Martwica czoła, półśrodki nie wystarczą
Happy end
Minął tydzień od wdrożenia terapii i na skórze nie pojawił się żaden strup, widoczne było jedynie zasinienie. To była bardzo dobra informacja, bo oznaczała, że nie będzie blizny. Dla pacjentki to była duża ulga.
Kolejnym ryzykiem było to, co stanie się z widocznymi na skórze zaczerwienieniami oraz czy nie doszło do martwicy pod skórą i nie zrobią się zapadnięcia. Czyli czy bruzdy marionetki się nie pogłębią. Czekaliśmy kolejny miesiąc, aby się o tym przekonać. I na szczęście do zapadnięć nie doszło. Zaczerwienienia też zniknęły.
Pacjentka była u mnie na wizytach 6–7 razy i po tym czasie sytuacja jest tak opanowana, że doszliśmy do punktu wyjścia, czyli do momentu sprzed feralnego zabiegu.
Nie ma efektu wypełnienia bruzd, ale też nie doszło do pogorszenia stanu. A na ogół w przypadku zatkania naczynia przy wypełnianiu pojawiają się szkody. W przypadku tej pacjentki ograniczyły się one do stresu i kosztów przyjazdów na wizyty. Ta historia zakończyła się dość szybko i szczęśliwie. Jest jednak kilka elementów, które mogą przerażać.
Zobacz też:
Powikłanie, zatkane naczynko po polikaprolaktonie – pierwszy taki przypadek
Pacjent sam musi być ekspertem
Nie wiemy tego na sto procent, ale prawdopodobnie to, że pacjentka wymusiła podanie hialuronidazy, uratowało ją przed rozwojem martwicy. Zyskała w ten sposób około 15 godzin, które mogły być kluczowe. Nawet niewielkie rozpuszczenie kwasu hialuronowego mogło zwiększyć dopływ krwi do tkanek.
Przerażające jest to, że pacjentka sama musiała wymusić taką procedurę. Wygląda na to, że żyjemy w czasach, w których pacjent chcący zdecydować się na jakikolwiek inwazyjny zabieg medycyny estetycznej sam musi być ekspertem. Musi wiedzieć, jaki jest mechanizm zabiegu, czy ma on sens (żeby uniknąć naciągania), czy jest bezpieczny i jakie mogą być powikłania oraz jak je rozpoznawać. Bo jeśli nie jest ekspertem, to pójście na zabieg bywa równie ryzykowne jak jazda samochodem po lodzie z dużą prędkością.
Nietypowe nie znaczy niemożliwe
To, co wydarzyło się u pacjentki, jest bardzo nietypowe, gdyż w teorii „marionetki” nie są niebezpiecznym miejscem, jeśli chodzi o martwicę. Najbardziej ryzykowne obszary to czoło (szczególnie lwia zmarszczka) i nos. Bruzdy marionetki rzadko są miejscem, gdzie można zatkać naczynko. A u tej pacjentki coś takiego się zadziało i to z obu stron.
Można uznać, że to totalny pech. Ale czy na pewno? To raczej pokazuje, że medycyna estetyczna jest trudną, nieprzewidywalną dziedziną i trzeba przyjąć zasadę, że nie ma w niej niczego pewnego na sto procent.
Nie wiadomo, z czego wynikło to zatkanie. Może lekarka była niedoświadczona, a może pacjentka ma nietypową anatomię. Jeśli ktoś mówi, że „zna anatomię”, to może być za mało. Teoria to nie wszystko. Teoretycznie mogę być superkierowcą, bo mam symulator w komputerze i świetnie operuję joystickiem.
Jeśli wiadomo, że w 99% przypadków przy marionetkach nie ma ryzyka martwicy, to wiedząc, że każdy człowiek jest inny, nie można wykluczyć tego jednego procenta. Można myśleć o zmianie u pacjentki jak o siniaku, ale jeśli zgłasza ona niepokojące objawy, musimy brać pod uwagę, że dzieje się coś nietypowego.
Zawsze coś może pójść nie tak
Do rozpoznawania powikłań potrzebna jest wiedza i doświadczenie. Po obrazie klinicznym rozpoznałem martwicę od razu. Ale można to było też wywnioskować z relacji pacjentki i faktu, że po hialuronidazie odczuła poprawę. Jeśli jednak ktoś ma zakodowane, że w tym miejscu martwica „się nie robi”, może zignorować te sygnały.
Ten przykład jest dowodem na to, jak bardzo trzeba być otwartym na fakt, że coś może pójść nie tak. Nawet gdy zabieg jest na pozór bezpieczny, produkt dobry i technika poprawna. Nie ma w 100% bezpiecznych zabiegów. U tej pacjentki powikłanie zdarzyło się po podaniu kwasu hialuronowego, ale warto pamiętać, że może się ono zdarzyć także po stymulatorach objętościowych, a rzadziej po wypełnianiu tłuszczem.
Nikt nie uczy, jak rozpoznawać powikłania
Specjaliści niestety często nie potrafią rozpoznawać powikłań. Jeśli ktoś działa na mniejszą skalę i nie ma doświadczenia w tym zakresie, może nie rozpoznać martwicy. Ja mam pewnie łatwiej, bo niejeden taki przypadek widziałem, ale to nie jest dla innych usprawiedliwieniem.
Nikt tego nie uczy na kursach, bo jest to uznawane za „straszenie”.
A kursy robi się po to, żeby specjaliści kupowali preparaty i robili zabiegi, a nie żeby się bali i byli ostrożni.
W przypadku martwicy szybkie rozpoznanie ma kluczowe znaczenie. Mimo iż u tej pacjentki problem pojawił się w nietypowym miejscu i to z dwóch stron, obraz kliniczny był na tyle jednoznaczny, że nawet mniej doświadczona osoba powinna była to rozpoznać. A nawet mając wątpliwości – ze względu na czas lepiej było od razu rozpuścić kwas hialuronowy niż czekać.
Powikłania się zdarzają, nawet przy dobrych chęciach. Nie oceniam, czy kwas był dobrze podany – może to kwestia anatomii. Ale błędem było to, że lekarka nie potrafiła zareagować na to, co się działo.
Dwie doby na reakcję
Gdy dochodzi do zatkania naczynka, które doprowadza krew do oka, mamy kilka/kilkanaście godzin na reakcję, inaczej pacjent może stracić wzrok. Gdy mamy niedokrwienie skóry, czasu jest nieco więcej – około 2 doby.
Wiadomo, że nie da się tego określić co do godziny, bo zależy to m.in. od tego, czy naczynie jest zatkane całkiem, czy tylko częściowo.
2 doby to dużo i mało jednocześnie. Mało, gdyż w większości gabinetów pacjent słyszy: „proszę czekać, nic się nie dzieje”.
Pacjenci są w trudnej sytuacji. Ufają ekspertowi, a gdy dzieje się coś niepokojącego, słyszą, że mają czekać. Bywają oczywiście pacjenci nadreaktywni, ale to nie zmienia faktu, że przy ryzyku martwicy lepiej rozpuścić kwas i cofnąć efekt zabiegu, niż ryzykować trwałe uszkodzenie tkanek.
FAQ – najczęściej zadawane pytania o martwicę skóry po zabiegach medycyny estetycznej
Co to jest martwica skóry?
Martwica skóry to proces obumierania komórek i tkanek, który w medycynie estetycznej najczęściej powstaje wskutek niedokrwienia. Dzieje się tak, gdy podany wypełniacz (np. kwas hialuronowy albo stymulatory objętościowe) zablokuje naczynie krwionośne lub zbyt mocno je uciśnie, odcinając dopływ tlenu i substancji odżywczych do danego obszaru.
Jakie są objawy martwicy skóry?
Pierwszym sygnałem jest zazwyczaj silny, piekący ból, który nie ustępuje po zabiegu. Na skórze pojawiają się zaczerwieniana albo fioletowo-sine przebarwienia, przypominające siniaki. W późniejszym etapie mogą pojawić się pęcherze i strupy.
Jak wygląda leczenie martwicy skóry?
Leczenie polega przede wszystkim na jak najszybszym udrożnieniu naczyń. Jeśli przyczyną był kwas hialuronowy, podaje się hialuronidazę, ktora rozpuści wypełniacz. Dodatkowo stosuje się leki poprawiające mikrokrążenie, preparaty przeciwzapalne oraz – w zależności od stanu – antybiotykoterapię i zabiegi regeneracyjne wspomagające gojenie tkanki.
Czy martwica może wystąpić w „bezpiecznych” miejscach?
Tak. Choć statystycznie najbardziej narażone są nos i okolica lwiej zmarszczki, martwica może wystąpić także w innych miejscach. Wynika to z indywidualnych różnic w anatomii naczyń krwionośnych każdego pacjenta.
Ile mam czasu na reakcję, jeśli podejrzewam powikłanie?
W przypadku niedokrwienia skóry „złoty standard” to pierwsze 24 do 48 godzin. Po tym czasie zmiany mogą stać się nieodwracalne, prowadząc do powstania głębokich blizn i ubytków. Jeśli objawy dotyczą okolic oka (np. nagłe pogorszenie widzenia), pomoc musi zostać udzielona w ciągu kilku godzin.
Podsumowanie
Martwica skóry po podaniu wypełniacza (najczęściej kwasu hialuronowego) to rzadkie, ale poważne powikłanie wynikające z zatkania naczynia krwionośnego przez preparat. Kluczowym czynnikiem decydującym o uniknięciu trwałych blizn i ubytków tkanek jest czas reakcji, który wynosi ok. 2 doby od zabiegu. Historia pacjentki pokazuje, że czujność i stanowczość pacjenta mogą zapobiec degradacji tkanek, nawet jeśli lekarz wykonujący zabieg bagatelizuje objawy. Pamiętaj, że każdy zabieg inwazyjny wiąże się z ryzykiem, a szybka interwencja medyczna jest jedynym sposobem na uniknięcie powikłań.
O ekspercie
Dr Marek Wasiluk – specjalista i ekspert medycyny estetycznej. Właściciel kliniki medycyny estetycznej L’experta w Warszawie. Prekursor wielu metod leczenia. Jako pierwszy i jedyny Polak, ukończył studia MSC in Aesthetic Medicine (studia magisterskie, Medycyna Estetyczna) w szkole Barts and The London School of Medicine and Dentistry na prestiżowym uniwersytecie Queen Mary University of London. Autor eksperckiego bloga www.marekwasiluk.pl i książek pt. „Medycyna estetyczna bez tajemnic” oraz „Młodziej. Anti-age. Jak wyglądać pięknie i naturalnie”.